お申込みありがとうございます。
個人情報はサンプル送付にのみ利用します
住所など不備がある場合送付できない場合があります。2週間以内に到着しない場合は再度ご連絡ください。
お送りするサポーターはサンプル品であり、効果と安全性は製品と同等ですが耐久性に劣ります。ご了承ください。
お申込みありがとうございます。
個人情報はサンプル送付にのみ利用します
住所など不備がある場合送付できない場合があります。2週間以内に到着しない場合は再度ご連絡ください。
お送りするサポーターはサンプル品であり、効果と安全性は製品と同等ですが耐久性に劣ります。ご了承ください。
中枢系疾患における異常筋緊張や共同運動パターンは「脳の異常なアウトプット」が原因ですが、「異常なアウトプット」はなぜ発生してしまうのでしょうか。
今回のセミナーでは歩行や座位保持など、症状や状態別の4種類の運動療法をお伝えします。
1歩行を変える運動療法
2臥位姿勢を変える運動療法
他
ライブ配信ではイラストのみでの解説でしたが、セミナーでは動画を利用してさらに分かりやすく効果的な方法をお伝えします。
また、実際の患者様に運動療法を実施した動画もセミナー限定で公開します。BRリハビリテーションの効果を実感してください。
8月2日(日)13時から17時
コロナ対策のため、遠隔でのセミナーです。ZOOMを利用します。
参加費 10000円
申し込みはこちら
それはセラピスト自身のボディイメージの崩れが原因かもしれません。
歩行に問題のある方がいたとして、ではどのような歩行を目指すべきでしょうか?
「最も理想的な歩行」というゴールがきちんと理解できていて初めて、目の前の患者さんに必要な要素を見つけることができます。
コロナ対策のため延期していましたが、感染予防を徹底して再開します。
では、「ヒトにとって最も合理的かつ理想的な歩行」という人類の共通目標はどのようなものでしょうか。
たとえば、歩行時に骨盤回旋することは広く知られていますが、どの時期に何度回旋するのが「正しい」でしょうか。
教科書に書かれている筋活動や可動域はあくまで平均でしかありません。全員がプロスポーツ選手であればともかく、一般の人の平均が「最高に正しい運動」であるとは考えにくく、そもそも体格差がある中で活動電位や可動域などの絶対値の平均に意味はありません。体格差を加味して修正した数値を出すべきです。
また、臨床ではリアルタイムかつ正確な可動域や筋活動を計測することは不可能です。上下肢の可動域は多少計測できますが、もっとも重要な要素である脊柱運動などほとんど外側からは観測できません。
そもそも、日常生活では刻一刻と変化する条件の中で臨機応変に運動することが求められています。歩行時の「正しい」骨盤回旋角度は、本人の身体状態、自重、筋力、路面の状態、運動の目的など様々な条件で常に変化してゆきます。医学における「正しさ=正常」とは唯一絶対の固定された数値ではなく「変化する条件にきちんと対応できること」そのものです。
そう考えてゆくと、数値で「理想的で合理的な運動」を捉えることはできません。(理論的には可能ですが臨床で行うのは難しいです)
ですが「理想的で合理的な運動」がイメージできないと治療ができなくなってしまいます。
たとえば私たちは一輪車に乗っている人をみると「すごい」と思います。足を引きずっている人を見ると「大変そうだ」と思います。
人は難しく考えなくても感覚的に「安全で合理的な運動」と「危険で不合理な運動」を見分けることができます。この素朴な感覚の精度を上げてゆくのがリハビリ理論であり手技と言えます。
私たちは、なんとなく、感覚的に、「よいうごき」と「大変そうなうごき」を感じることができます。この感覚を磨くことが治療手技の効果を高める第一歩です。
人には無意識に他人の動きを再現する、ミラーニューロンの作用があります。
患者さんと向き合うと、セラピスト自身の体が無意識に患者さんの姿勢を真似しようとする反応が起こり、「この患者さんは腰が痛くなりそうな姿勢だな」「歩行時に足関節リズムが崩れているだろうな」など、自分の体の反応として分かります。
ミラーニューロンの作用を十分に活用するためには、まずセラピスト自身がきちんと「理想的で合理的な運動」を自分自身の体で行うことができるようにならなければいけません。目指すべきゴールが低いと導き出される結果も低くなります。
肘屈曲は肘屈筋群の収縮、とだけ思っているとダンベル運動のような不自然な運動までしか出せません。より日常に近い、外界との関わりの中でおこなわれる張力による作用をまず自分の体で実感することで、より高いレベルの運動を引き出すことができるようになります。
私はこれまでの臨床や勉強会開催を通じて、どのように伝えれば全員がよい結果を出せるのか、結果のばらつきはなぜ出てしまうのか試行錯誤を行い、ミラーニューロン作用が「同じ手技を同じように行っているのに初学者と熟練者で効果が全く違う」という現象の正体だという結論に至りました。
セラピスト自身の体に目を向けることで、手技の精度が格段にあがります。
姿勢発達研究会では現在おおむね月1回、「治す」に特化したセラピストのためのボディワークを行っています。
2020年10月18日(日)10時から12時
参加費 1000円
場所 セシオン杉並
人数 最大5人くらい
申し込みはこちら
教科書的には、関節には球関節や蝶番関節などの種類があるとされています。
確かに関節にはいろいろな種類があります。ですがこれはあくまで人体の関節の名称なのに、日常で目にする「球関節」や「蝶番」の構造と混同してしまうと、四頭筋による膝固定、筋の収縮による関節固定などの間違った発想になってしまいます。
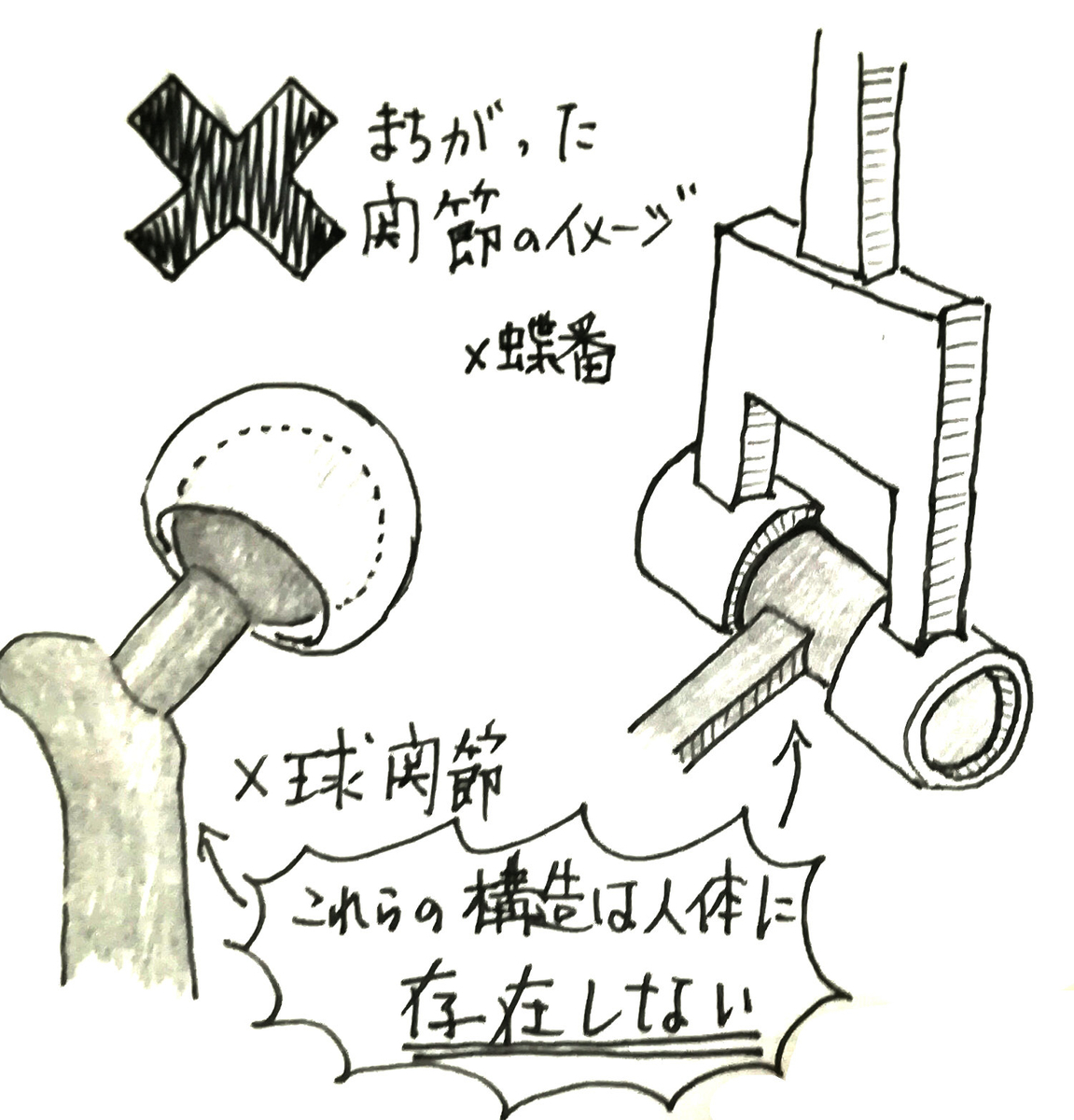
球体関節人形やプラモデルに使われる「球関節」やドアなどに使われる「蝶番」などの構造は人体には存在しません。
金属やプラスチックなど丈夫な素材を使い、基本的に静止を想定し油圧など外力でのみ運動する工学製品の関節はほぼ全て凸と凹を組み合わせた形をしています。そのためエンジンなど動力機構がなくても骨構造のみで運動方向がきまります。
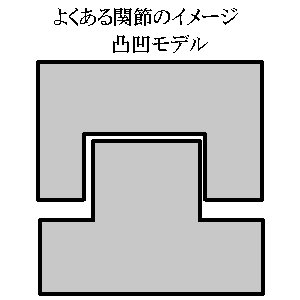
しかし、ヒトの関節はどうでしょうか?
凸と凹がきっちりと組み合わさるのは肘関節のみ、それも完全伸展時の特殊な状況だけです。その他の関節は全て、形状として凸と凹の傾向はあってもきっちりと組み合わさることはありません。
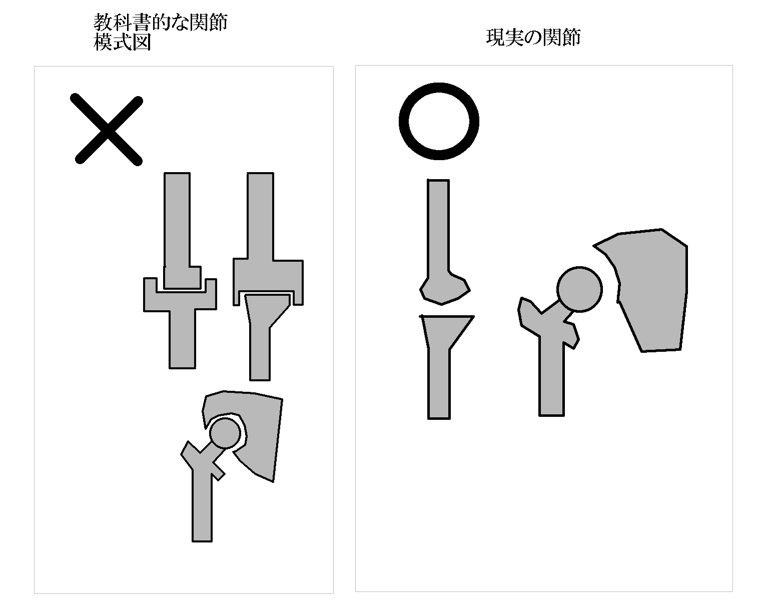
肘や膝は一方向にのみしか運動しないから蝶番関節などと言われますが、
関節の骨構造は運動方向を規定しません。
内骨格生物の場合、全ての関節は360度自由に動くことができる自由度最大の3軸関節と言えます。
このように極端に不安定な骨構造をしているだけでなく関節包や軟骨などのサポートにより可能な限り摩擦が少なくなるように設計されています。
ドアやタイヤや傘などの日常生活で目にする工業的な製品は通常「動かないこと」を基本に考えられています。いつもは動かないが必要な時のみ動かすことができるというのが人工物の基本的な発想です。ですが人体は「動くこと」が基本のデザインをしているため、固定が非常に苦手という特殊な構造のため、根本から発想を変える必要があります。
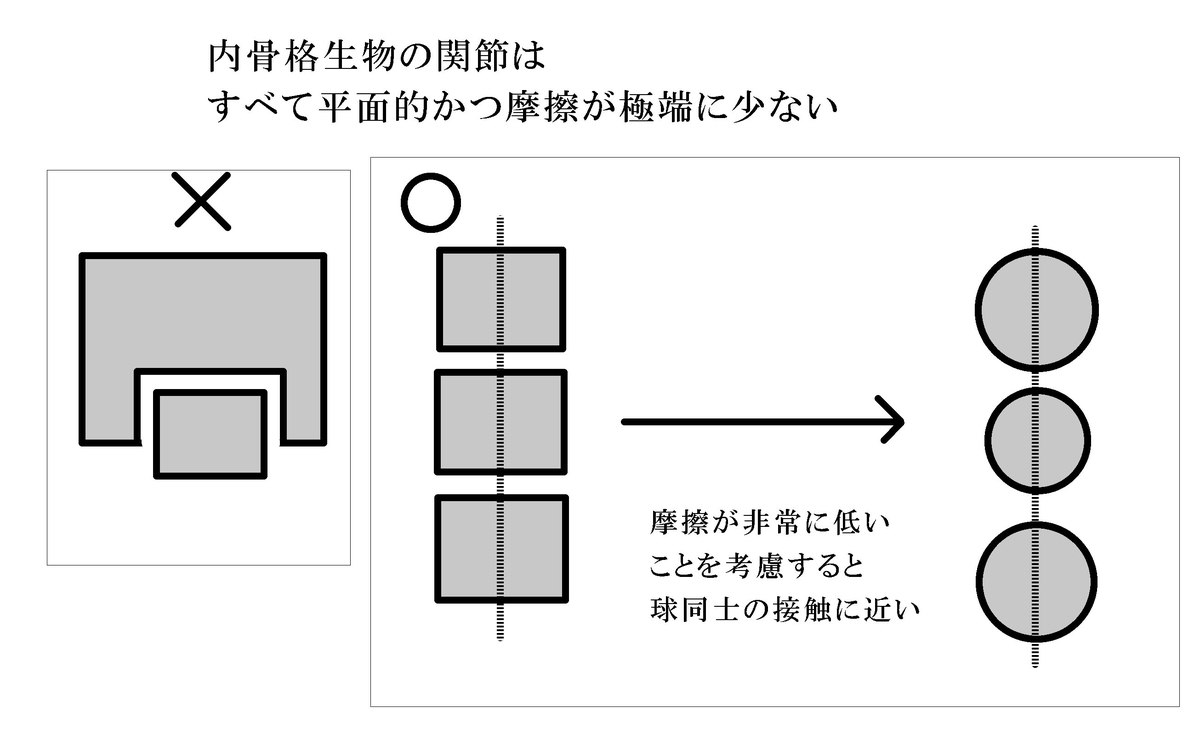
このような「人工物と生物の根本的な発想の違い」を踏まえずに解剖や運動学を学んでも根本的なところで誤解をしてしまうことがあります。
たとえば、膝関節の固定はどのように行うでしょうか?
一般的に膝関節は四頭筋で固定すると言われていますがそれは可能でしょうか?
四頭筋やハムストリングスは収縮により、関節を上から押しつける作用をします。
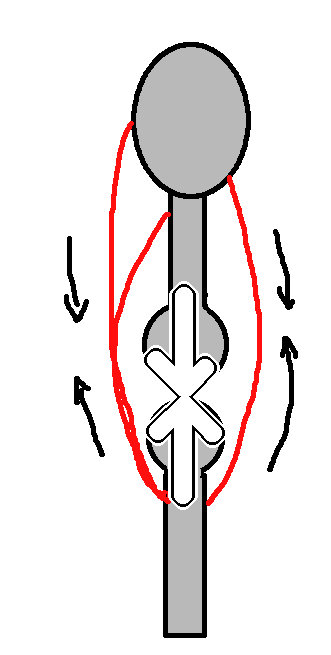
ボールを二つ用意して、上から押してみてください。ぐらぐらするので、固定するには相当力を入れなければいけません。また、完全に垂直に重なっていないとすぐに崩れます。斜めの位置で固定はできません。
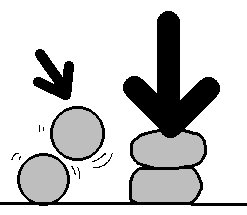
四頭筋やハムストリングスなど、膝周辺の筋をいくら収縮させても膝は安定せずむしろ不安定になります。
実際に自分の体でためしてみる場合、膝だと怪我をしやすいので上肢でテストするのが安全です。
肩関節の筋力テストをしてみます。ぐっと力を入れた状態だと、感覚的には筋力強くなったような感じがします。ですが、実際誰かに押してもらうと簡単に腕が下がってしまいます。全身に力を入れれば入れるほど筋出力は低下します。

たしかに筋力が極端に弱ければ運動や固定ができませんが、筋力は一般にイメージされるほど運動や固定に関与していません。膝折れなど関節固定ができない場合は筋力増強よりも筋の位置関係や骨の変位、あるいは筋力増強に捕らわれるあまり筋収縮による固定を行おうとしてしまい逆効果になっていないかを考える必要があります。
最近、このブログを見て興味を持ってお問い合わせいただくことが増えてうれしく思っています。問い合わせの中で多いのが「原理は分かるがどう治療に生かしていいかまでは分からない」というものです。現在の医学では人工物の発想を生体にも応用するものが多く、人工物とは違う生体の構造についてはなかなか理解が難しく、また全体を全て理解しないと治療に応用できないという難点があり、講習会などでも試行錯誤してきました。
3Dリハビリはきちんと学べば効果が期待できるがそこに至るまでが大変というのが欠点でしたが、最近、「軟部組織の固定作用を人工的に再現する」という着想を得たため特別な知識が無くても治療効果をある程度再現できるようになりました。

側屈が改善され、歩幅も大幅に改善し安定して歩行できるようになりました。
いずれも、巻くだけ、動いただけで数分間歩行しただけでの変化です。
近いうちにセミナーや勉強会を開催したいと考えています。
詳しくはこちらのブログやメルマガをご覧ください。
病気や怪我などがきっかけで体が動かなくなってしまう、という現象ははたして「拘縮」や「痙性」だけが原因なのでしょうか?もっと視野を広げて考えることで、これまで「拘縮だから仕方がない」となってしまっていた可動域制限や運動制限も改善するかもしれない、という連載の第三回目です。
クライアントAさんは、
小児麻痺 知的・身体的発達障がいをお持ち
いつも笑顔で明るい30代女性です。
Aさんが靴を履く場面でのこと。
下腿・足部をまるでモノのように掴みあげて組ませ、そしてお人形の頭に帽子を被せるかのうように靴を被せています。
歩行は軽介助レベルのなので、下肢を少しでも動かしてよいはず、、、
しかし、この場面では全く動く気配がないのです。
そこで、床に靴を置いて、靴が動いてしまわないようにサポートしながら、足を靴に入れてもらうこということを行なってみようと、
「お手伝いするから、足を靴に入れてみて」
私は、Aさんにそうお願いしました。
どのようなことが起こったでしょうか?
私には全く想像できなかったリアクションでした。
Aさんは右足を靴に入れようと、右下肢を動作させました。下肢は自らスムーズに持ち上がり、靴の入り口につま先が入りました。
が、それからが問題でした。
つま先に集中して「よいしょー!よいしょー!」と声を出しながら靴先に足を進めようとしますが、ただただつま先を靴底の踵部分に押し付けるだけで全く進みません。
MP関節は背屈位、足関節は底屈位で固定し、靴のカタチに足部を変化させられず、膝を使って下腿から下の部分を押し付けているようにみえました。
ここで仮説として考えたのは、Aさんにとって、
“下腿と足部は、ひとつの塊”であり、
“動作するときは底屈で固めるもの”
というスキーマなのではないか、ということでした。
Aさんの足には触れず、靴の角度をサポートするという方法を徹底しつつ、なんとか前足部が靴の内部へ入りましたが、それからも本人の一生懸命とは裏腹に固定された足部・足関節で、靴を履くには時間がかかりました。
それでも、固定した足部・足関節はほんのわずかずつ緩み、靴を履いたころには足関節のひどい底屈は緩み、座位ですので足底面はいつものように床についていました。
私たちが靴に足を入れるとき、足趾をモジモジさせたり、足の甲の部分をよじったりして、靴に足を通し、適切な場所に落ち着かせます。
Aさんは、30数年間、足部・足関節を“固めること”で“一生懸命動作”をしてきました。つまり、“緩めて動作する”という方法を持ち合わせていないのでないか、というのが、そのとき確信をもって感じたことでした。
座位にて、足を動かそうとしていないときは、足底面が接地できるのが何より物語っています。
この日から、Aさんの日常支援が少しだけ変わりました。
Aさんの靴の脱ぎ履き動作のADLレベル 自立 → 介助 に変更する こと。
施設に来たときと帰るときの2回、外履きと内履きに履き替えるときだけ行います。
方法は、簡単。
前述のように、スタッフは床に置いた靴を少しサポートし、Aさんは自ら足を靴に入れる、というもの。
これだけといればこれだけですが、なかなか足が靴に入っていかないので、靴をわずかに操作させるスタッフの適切な介助と、ご本人の根気が必要です。
がんばりやさんで人懐っこいAさんにとっては、しっかり取り組んでもらえる日課になりました。
2か月後、私は目を疑いました。歩行時の足首が緩んできている!!??
赤ちゃんのようなハイガードですが、介助量は近位監視レベル、スタッフの肩にもたれたとしても、かかる重さはだいぶ軽くなっていました。
さらに2か月後
モデル歩き と言いながら、両手を腰に当ててお尻を振りながら歩いています!
この頃には、空き缶洗いのお仕事では、シンクに上体を大きくもたれるようなことはなく、ご自身の両下肢で支持できるようになっていました。
その後もAさんの変化はとどまるとことを知らず、
空き缶洗い時の立位保持では、踵が設置できるようになり、
そして、1年経った今、踵をついて歩けるようになりました。
まだ前方重心(前足部に過重)ですし、全身のバランスの課題は残っていますが、この1年の大きな変化はほんとうに感動的で、Aさんが私に教えてくれたものはほんとうに大きいものでした。
“関節が固い”という現象に出会ったとき、私たちセラピストがその現象を“関節拘縮”と判断し、“関節可動域訓練をする”ことは、何ら不思議なことはありません。
教科書にそう書いてありますし、そう習ってきましたから。
しかし、“関節が固い”という現象すべてのケースが、“関節拘縮とは限らない”のではないか、これがAさんが私に教えてくれたことでした。
“関節が固い=動かない”には、何か原因があります。その原因が、関節拘縮という軟部組織の器質的病変ではなく、本人の脳が起こしている“動作”だった、、、それが今回のAさんのケースなのだと思います。
Aさんの足関節の場合、長い年月の“学習”によって身体に染み付いたものですから、“緩めることを知らない”のは、Aさんの”脳“です。
言葉で「緩めてね」といって伝わるものではありません。
“固めること”しか方法を知らない足関節に、可動域を広げようと無理矢理関節可動域訓練をしたところで、足関節の気持ちはきっとこうです。
「そんなことやめて! 固めないといけないの! もっと固めてどうにか守らなくっちゃ!!」
まさに脳からの“抵抗”です。
無意識でありながら、本人なりの理由があるから“抵抗する”、そう解釈すべきです。
その理由・原因にアプローチすることが必要です。
Aさんが乳児期・幼少期をどのように過ごしたかはわからないですが、恐らくは正常発達といわれる発達に必要な経験をしてこなかった、経験することができなかったかもしれません。
つまり、“学習”が要因のひとつであっとすると、今回は靴の脱ぎ履き動作を通して、“緩めて使うといいことあるよ”という運動学習をしてもらう、という方法がご本人に受け入れられたのだと思います。
Aさんの課題はまだまだあります。
次は、手提げ袋をリズミカル振りながら歩くこと。
これからもAさんは変わり続けます。
“関節拘縮だからROMエクササイズをしよう”と思えなくなった理由 の連載はこれで終わりです。
関節拘縮と思ってしまうと改善の方法が見えない場合でも、ボディスキーマ、ローカル重心、など、「脳が体をどう捉えているのだろうか?」という視点で考えることで改善することが多くあります。
普段私たちの脳は無意識のうちに勝手に作動してくれているため、脳がどのようなインプットを捉え、どう判断し、何をインプットしているのか、を自覚するのははじめは難しいかもしれません。
関節を動かす→筋肉の収縮作用→動かないのは軟部組織の問題、あるいは中枢由来の異常筋緊張
という単純な図式の前に、まずは自分自身の体で「今脳が何を捉え、どう反応しているだろう」を考えていくといいかもしれません。
当ブログでは今後、なかなか自覚しにくいボディスキーマについて書いていきたいと考えています。
拘縮と痙性とは何か?、長年の拘縮だから治らない、は果たして本当だろうか?関節可動域制限に対してもみほぐしやROMは正解なのだろうか?を考える連載の二回目です。
クライアントAさんは、
小児麻痺 知的・身体的発達障がいをお持ち
いつも笑顔で明るい30代女性です。
腰を深く反らせて引き上げ、両足ともにつま先立ちで踵が床に着くことはなく、両肩を思いっきり引き上げて、肘をしっかり曲げ、手は肩より上の位置にして、一生懸命バランスをとりつつも、何かに頼ってなんとか歩くという状況でした。そして、お仕事は、空き缶洗い。シンクにお腹を押し付け、前方に上体が倒れこませるようにしながら、辛うじてつま先が床についているような姿勢で作業をしていました。
Aさんの足関節は関節拘縮だから、仕方がないのかもしれない、、、そう思っていました。
しかし、ある日、あるとき、“足関節の拘縮”ではなかった、ということをAさんは私に示してくれました。
プラットホーム上でのリハビリが終わると、いつものように靴を履きます。
靴の脱ぎ履きは自立レベル。ズボンの裾をガッチリ掴んで持ち上げ、足を組ませて靴を履きます。
これはいつもの風景ですが、なぜかその日はその風景が私にはとても不思議に見えました。
不思議ポイント① ズボンの裾を手で持ち上げる
Aさんは 歩行:中〜軽介助レベルで、下肢はしっかり動かせます。自分で足を組もうとしてるのですから、少しでも足(脚)の方が動いてもよい場面です。
しかし、Aさんの脚は自ら動こうという感じは無くありませんでした。「動こうとする脚を手でサポートする」のではなく、ズボンの裾をしっかりと掴んでまるで重たい“モノ”を手で持ち上げているように見えました。
不思議ポイント② 足を組ませて靴を履く
この動作は、一般の方にも良く見られることで、見慣れている風景です。しかし、この日は妙にひっかかりました。
何が気になったかというと、膝の上に乗せられた“足(下腿)”が、私には「ヒトの足に見えなかった」ことでした。
Aさんはまるでお人形さんの頭に帽子を被せるように自分の足に靴を“被せて”いる、、、。
やはり、この場面でも足は“モノ”として扱われていて、足も“モノ”のように自ら動いている感じがなく、彼女の足は、「靴を履く」という動作に何も参加していませんでした。
この現象の解釈として考えてみると、、、
① 脳性麻痺のため、随意運動そのものが全くおこせない
② Aさんの足関節は、関節拘縮のために完全に固まってしまったため、動かそうとしても自ら全く動かせない
③ ①② の両方
④ そもそも動かそうとしていない
①はすぐに否定できます。なぜならば、足部への圧刺激を行うと、くすぐったかったり、少々痛みがあると、わずかながら確実に動くことがあるので、ほんのわずかでも動きが起きてもよいはずです。
②も否定できます。背臥位にてリラックスしたときは、他動ではわずかながらも足関節は動きます。神経的な信号は来ているのに、関節拘縮のために動かせない、ということはありえない、ということになります。
③の可能性はありえない
とすると、、、この選択肢においては
④しか残らない、ということになります。
そこで行ったのは
床に靴を置いて、靴が動いてしまわないようにサポートしながら、足を靴に入れてもらうことでした。
「お手伝いするから、足を靴に入れてみて」
私は、Aさんにそうお願いしました。
Aさんはどのような動作をしたでしょうか?
私が全く想像していなかったことが起きました。
ここで、読者のみなさま、想像してみてください、
Aさんはどのような動作をしたでしょうか???
次に続きます。
動かない→軟部組織の変性→他動でもみほぐし、自動で運動、とあたりまえのように考えてしまいがちですが、それは本当に「動かない」なのか?条件を変えたら動くのではないか?という試行錯誤が治療を考える大切なプロセスです。
今回の記事は中枢系疾患に詳しい伊藤先生の寄稿です。
「何年も動かしていないから、関節拘縮になっているのは仕方ない」
「関節拘縮を悪化させないように、早いうちからしっかりと、関節可動域運動(ROMエクササイズ)をしなければいけない」
リハビリの臨床現場ではよくよく聞かれることなのではないでしょうか。
私もみなさん同様、諸先輩方が言うそのような内容に反論する確証もなく、
「そんなのもなのかな、、、」と思いつつ、
理学療法士としてやもやした気持ちで過ごしていました、、、
とあるクライアントAさんに出会うまでは、、、。
クライアントAさんは、
小児麻痺 知的・身体的発達障がいをお持ちの
いつも笑顔で明るい30代女性です。
Aさんと出会ったのは、障がい者のための就労支援B型・生活介護施設。いわば、障がいをお持ちの方のためのお仕事の場とデイサービスとが一緒になったような施設です。
ここでの私の仕事内容は、月に2回、個別リハビリを4時間で14人行う、というものでした。
初対面での会話
私:どこか痛いところはありますか?
Aさん :あのね、腰が痛いの。(x.x)
施設看護師:あ、この人、腰が痛い腰が痛いといつも言っているので、気にせずにリハビリやってください(^^)
施設の看護師さん(以下Ns)によると、午後の活動(レクリエーション)の時間などにしばしば「腰が痛い!」という訴えがあるのだそう。
訴えが多いので、「注意獲得のためのわがまま」と判断されているようでした。
あまりのその訴えが強過ぎてスタッフが対応できない状態になるとさらに感情が高ぶり、ときには“かみつき”行為になることも起こるような状態でした。
Nsが腰痛の訴えを「気にしないでください」と言ったのにはこのような背景があったからでした。
Aさんは施設内では車イスこそは使いませんが、歩行は、中等度介助レベル。
介助者は片腕をサポートするか、Aさんに肩をしっかりつかまってもらう必要がありました。腰を深く反らせて引き上げ、両足ともにつま先立ちで踵が床に着くことはなく、股関節の内旋が強いため左右の膝はほとんどくっついたような状態。
両肩を思いっきり引き上げて、肘をしっかり曲げ、手は肩より上の位置にして、一生懸命バランスをとりつつも、何か(スタッフの肩)に頼ってなんとか歩くという状況でした。
Aさんのお仕事は、空き缶洗い。シンクにお腹を押し付け、前方に上体を倒れこませるようにしながら、辛うじてつま先が床についているような姿勢になってしまうので、体幹を一層強く反らせて作業をしていました。
一度始めると集中して1時間くらいは立ちっぱなし。
作業そのものは1日1~1時間半程度とはいうものの、彼女にとっては大変な労働です。
確かに、Aさんの強い訴えには注意獲得的な要因も含まれていたのだとは思います。
しかし、あれだけ腰を引き上げていれば誰でも腰が痛くなるのは必至で、とくに午前中の立ちっぱなしの仕事の後となれば、「腰が痛い!」と訴えたくなるのも当然なのかもしれません。
それが、スタッフさんにかまって欲しいという気持ちと重なればなおのこと、彼女は痛みをより強く感じてしまっていたかもしれない、と想像できます。
一方、スタッフさんの立場を考えれば、日常的な腰痛の訴えにどう対処することもできず、時には感情的になってしまうAさんに手をこまねいていたようでした。
さて、リハビリとしては、
① 腰痛の緩和
② 立位の安定性向上(空き缶洗い作業の身体の負担を減らす)
② 歩行安定性の向上
この3つが、目下の目標になりました
介入するにあたり良かったのは、Aさんはとても人懐っこく、ボディタッチされることに全く抵抗を示さなかったこと、そして、言語指示を一生懸命実行してくれようというリハビリに対する積極的な気持ちがあったことでした。
一方で、ボディースキーマに決定的な弱さがありました。
例えば、プラットホームに「上向きに寝ましょう」と指示すると、枕の上にちゃんと頭をのせることができず、必ず、プラットホームに対して身体が斜めになったり、うえ過ぎたり、下過ぎたり、、、
「壁の方を向いて横向きになってみて」という指示に対しては、片方脚を横に投げ出して、頭を枕から外して「こう?」と一生懸命こちらのリクエストに応えようとしてくれていました。
そして、今回のテーマになる足関節ですが、
背臥位になると脱力するのでほんのわずかに可動域があり、底屈位ながらも恐らくは2~3°は受動的には動きました。
とはいえ、それ以上動かそうとしても全く動くとする気配はありませんでした。
下肢全体をみると、股関節は内旋で固定し足部の動きはとても少ない、典型的な小児麻痺の特徴です。
課題①腰痛の緩和 については、
月2回介入を進めるにつれて、3カ月程度で訴えはそれほど強くなくなり、半年経ったころから「痛くなくなったの!」と言ってくれるようになりました。3年経った今でもたまに訴えはありますが、数カ月に1度程度で、スタッフさんを困らせるようなことは無くなりました。
腰痛が緩和してくると、腰部の引き上げがわずかながらも和らぎ、バランスがとりやすくなったといってよいでしょう、歩行時の介助量は明らかに軽減していきました。
Aさんがスタッフの肩にもたれる重さが軽くなり、軽介助レベルといってもよいくらいにはなりました。笑顔が増えて、かみつきもなくなりました。
課題② 立位姿勢の安定性向上については、
シンクと腹部の間にロールタオルを挟むことで、だいぶ安定した状態で、作業ができるようになっていました。
課題③については、、、
当然ですが、踵は地面から浮いたまま、つま先立ちで歩いていることに対して、「仕方がいない」と思っていました。
足関節にいわゆるROMエクササイズをしようとしても、むしろ抵抗するように固く、改善するようにはとても思えなかったため、行いませんした。
足関節は底屈位で関節拘縮しているから、仕方がないのかも、、、と思っていました。
なぜならAさんの30数年とううながい歴史の中で、“関節拘縮”してきたのですから、、、。
それでも、腰背部の過剰な力がわずかならも緩んでくると、立位や歩行が少しずつ安定しているという変化に目を向けてリハビリを行っていました。
そして、ある日、あるとき、“足関節の拘縮”ではなかった、ということをAさんは私に示してくれました…
つづきます。
臨床では、拘縮は治らない、仕方がない、というのは必ずしもすべての疾患に当てはまるものではなく、拘縮だからと思ってしまっている部分に意外な原因が隠れていることが多くあります。
Aさんはどのような原因で歩行が困難になっていたのでしょうか?
次回は、長年の麻痺や拘縮でも「ある要因」を考えることで解決する場合がある、という具体例を書いていただく予定です。